Mes Vaccins.net – En mai 2017, les responsables de la santé ont notifié deux cas de fièvre hémorragique de Crimée-Congo (CCHF) au Sénégal, importés de Mauritanie. Un troisième cas importé a été notifié en juin.
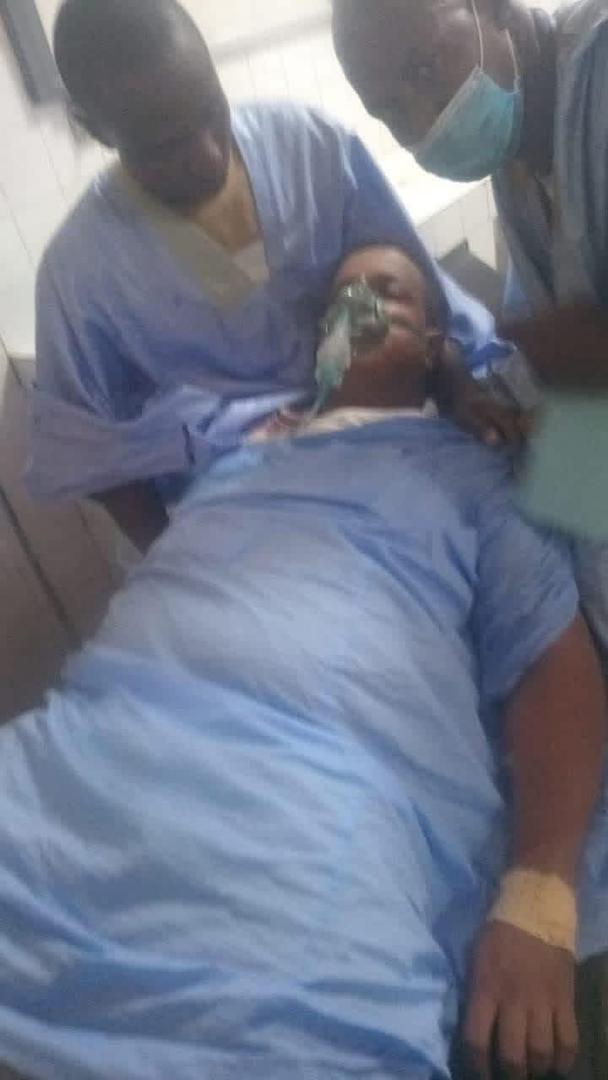
Le 24 août, le Ministère de la santé de Mauritanie a notifié à l’Organisation mondiale de la santé un cas confirmé de fièvre hémorragique de Crimée-Congo dans un berger de 47 ans, originaire de la préfecture de Boutilimit, située à environ 154 km au sud-est de la capitale, Nouakchott.
Il a développé des maux de tête, des muscles et des articulations et de la diarrhée le 20 août et a cherché des soins médicaux. Il a été traité avec des médicaments antipaludiques et des analgésiques.
Les deux jours suivants, il est retourné pour soins médicaux, car son état a empiré. Il a été testé pour le virus de la fièvre hémorragique de Crimée-Congo en raison de manifestations hémorragiques et était IgM positif pour la fièvre hémorragique de Crimée-Congo par dosage immunosorbant enzymatique (ELISA). Le patient est encore hospitalisé, son état clinique est stable.
La Mauritanie a connu une épidémie assez importante de fièvre hémorragique de Crimée-Congo en 2003, impliquant 38 cas avec un taux de létalité de 28,6%.
Le virus de la fièvre hémorragique de Crimée-Congo est endémique en Afrique, dans les Balkans, au Moyen-Orient et dans les pays asiatiques au sud du 50ème parallèle nord. Les hôtes du virus de la fièvre hémorragique de Crimée-Congo comprennent une large gamme d’animaux sauvages et domestiques tels que le bétail, les moutons et les chèvres.
Le virus de la fièvre hémorragique de Crimée-Congo est du genre Nairovirus, de la famille des Bunyaviridae. Il peut être responsable de graves épidémies de fièvre virale hémorragique. Il provoque forte fièvre, douleur, nausées et vomissements généralement 3-4 jours après la contamination. Il peut être responsable de formes hémorragiques graves avec un taux de létalité de 10 à 40 pour cent.
La transmission, à l’homme, du virus se fait par piqûre de tique (Hyalomma) ou par contact avec du sang contenant le virus ou des tissus d’animaux immédiatement après l’abattage.
La majorité des cas se surviennent chez les personnes impliquées dans l’industrie de l’élevage, tels que les travailleurs agricoles, les employés des abattoirs et les vétérinaires. Une exposition nosocomiale dans les établissements de soins de santé peut également se produire.
Pour éviter les piqûres de tiques, le voyageur doit prendre certaines précautions :
Rester sur des sentiers balisés et éviter les buissons, zones boisées et humides.
Préférer des vêtements couvrants (pantalon, manches longues, chaussures fermées).
Traiter éventuellement les vêtements avec un insecticide. Protéger les zones de peau exposées avec un répulsif à base de DEET. En fin d’activité, inspecter toutes les parties du corps, afin d’enlever une éventuelle tique dès que possible.
Il faut extraire la tique à l’aide d’un tire-tique disponible en pharmacie, ou d’une pince-à-épiler. Il faut éviter d’écraser la tique, de la brûler ou d’appliquer diverses substances.
Pour le voyageur, en cas de fièvre, de rougeur de la peau ou d’autres symptômes nouveaux après une piqûre de tique, consulter rapidement un médecin.
Source : Outbreak News Today.
Référence principale :
outbreaknewstoday.com